Ascesso epatico amebico
Risultati clinici
Segni e sintomi
L'ascesso epatico amebico è la manifestazione extraintestinale più comune dell'amebiasi. I pazienti possono riferire dolore al quadrante superiore destro, di tipo ottuso o pleuritico. Spesso il dolore si irradia alla spalla destra. Meno del 50% dei pazienti presenta epatomegalia. Nella fase acuta, i pazienti presentano tipicamente febbre. Se i sintomi sono presenti da più di 2 settimane, la febbre compare in meno della metà dei pazienti. Possono comparire sintomi respiratori, come la tosse, anche in assenza di malattia polmonare e possono rappresentare l'unico disturbo riferito. Nella fase subacuta è comune la perdita di peso. La diarrea si riscontra in meno di un terzo dei pazienti con ascesso epatico amebico.
Poiché la presentazione può essere sfumata o simulare altre cause di dolore addominale e febbre, i clinici spesso considerano il quadro sintomatologico complessivo insieme all'anamnesi di viaggio o di esposizione.
L'esame obiettivo può rilevare dolorabilità addominale alla palpazione, epatomegalia dolorosa e rantoli alla base polmonare destra. L'ittero è raro.
Esami di laboratorio
I pazienti con ascesso epatico amebico possono presentare leucocitosi senza eosinofilia, aumento della fosfatasi alcalina e lieve anemia. Le transaminasi risultano aumentate nelle forme gravi. Altri reperti includono un aumento della velocità di eritrosedimentazione e proteinuria.
Queste anomalie non sono specifiche e, da sole, non possono confermare la diagnosi; tuttavia, supportano il sospetto di malattia epatica amebica quando si presentano nel contesto clinico appropriato.
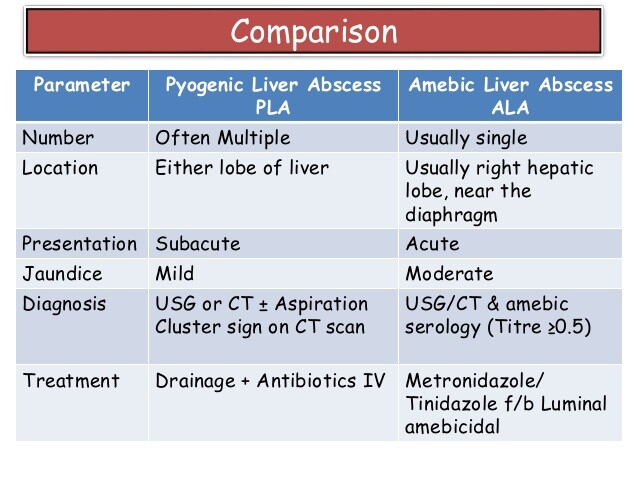
Imaging
L'ecografia epatica può mostrare un'area rotonda o ovale, ipoecogena, contigua alla capsula epatica e priva di echi di parete significativi. Spesso si tratta di una lesione singola nel lobo epatico destro. La tomografia computerizzata (TC) e la risonanza magnetica sono esami sensibili per il coinvolgimento epatico, ma il riscontro di una massa non è specifico per l'ascesso amebico. Ciascuno di questi esami consente di definire il numero di lesioni e le loro dimensioni; tali informazioni possono essere utilizzate per monitorare l'evoluzione del paziente.
I reperti radiologici, da soli, non distinguono l'ascesso amebico dalle lesioni batteriche o maligne; pertanto, devono essere interpretati insieme ai dati clinici, di laboratorio e sierologici.
Diagnosi differenziale
Un ascesso epatico amebico deve essere distinto da altre lesioni focali del fegato, tra cui ascesso batterico, cisti da echinococco, epatoma e metastasi.
Complicanze
Gli ascessi epatici amebici possono rompersi ed estendersi ai tessuti circostanti, inclusi lo spazio pleurico, il parenchima polmonare e il pericardio. Un versamento pleurico può essere presente anche in assenza di una rottura franca dell'ascesso.
Pleuropolmonite amebica. La malattia pleuropolmonare è la complicanza più comune dell'ascesso epatico amebico e di solito si presenta con tosse e dolore toracico pleuritico. I reperti possono evidenziare un versamento sieroso, che non implica malattia disseminata. L'empiema amebico, con materiale denso tipo "anchovy paste" presente durante il drenaggio, si verifica quando l'ascesso si rompe nello spazio pleurico ed è associato a un aumento della mortalità. Può verificarsi consolidamento del parenchima polmonare per diffusione contigua da un ascesso epatico. Un paziente che sviluppa una fistola epatobronchiale presenta tosse produttiva con grandi quantità di espettorato e materiale necrotico, con possibile presenza di amebe nell'espettorato.
Amebiasi peritoneale. L'amebiasi peritoneale si verifica nel 2-7% dei pazienti con ascesso epatico amebico e rappresenta la seconda complicanza più comune dell'ascesso epatico amebico. La presentazione può essere sufficientemente drammatica da simulare la perforazione di un viscere, oppure può essere più indolente, con una lenta fuoriuscita di organismi nello spazio peritoneale.
Amebiasi pericardica. La malattia pericardica è una complicanza rara ma grave dell'ascesso epatico amebico. Di solito è dovuta alla rottura di un ascesso nel lobo sinistro del fegato e si presenta con febbre e dolore toracico, per poi progredire verso insufficienza cardiaca congestizia, tamponamento e shock.
Amebiasi cerebrale. L'amebiasi cerebrale è rara, con segnalazioni in serie cliniche inferiori allo 0,1% dei pazienti. Le serie autoptiche di pazienti con amebiasi nota mostrano un coinvolgimento del sistema nervoso centrale dell'1-2%. L'ascesso cerebrale dovrebbe essere sospettato in una persona con amebiasi nota che si presenta con alterazioni dello stato mentale o segni neurologici focali.
Amebiasi genitourinaria. L'infezione renale può verificarsi per estensione diretta della malattia epatica o per diffusione ematogena o linfatica. Le lesioni genitali tipicamente derivano da fistole originate da malattia epatica o colica e si presentano con ulcere dolorose e abbondante secrezione.
| Complicanza | Presentazione tipica | Preoccupazione principale |
|---|---|---|
| Ascesso epatico rotto | Dolore addominale o toracico acuto con segni di peritonite o sintomi pleuritici | Estensione nello spazio pleurico, nel parenchima polmonare o nel pericardio |
| Amebiasi pleuropolmonare | Tosse, dolore toracico pleuritico, versamento pleurico o espettorato produttivo | Empiema con materiale denso tipo "anchovy paste" e rischio di aumento della mortalità |
| Amebiasi peritoneale | Addome acuto che simula la perforazione di un viscere o sintomi addominali più graduali | Fuoriuscita di organismi nella cavità peritoneale |
| Amebiasi pericardica | Febbre, dolore toracico e dispnea progressiva | Sviluppo di tamponamento, shock e insufficienza cardiaca |
| Amebiasi cerebrale | Alterazioni dello stato mentale o deficit neurologici focali | Ascesso del sistema nervoso centrale con elevata morbilità e mortalità |
| Amebiasi genitourinaria | Ulcere genitali dolorose con abbondante secrezione o segni di coinvolgimento renale | Distruzione tissutale locale e formazione di fistole |
Diagnosi
La diagnosi di infezione intestinale da E histolytica o E dispar viene posta dimostrando cisti o trofozoiti nelle feci oppure mediante esame di campioni bioptici di tessuto mucoso. I trofozoiti amebici vengono distrutti da molti agenti, inclusi antibiotici, antipiretici, bario e acqua di rubinetto. Pertanto, i campioni fecali dovrebbero essere esaminati preparando preparati a fresco entro 20 minuti dalla raccolta e valutandoli immediatamente. Le colorazioni con iodio e tricromo massimizzano la resa dei campioni positivi. I trofozoiti patogeni di E histolytica possono essere distinti dalle specie non patogene per la presenza di eritrociti ingeriti all'interno dell'organismo.
Una corretta gestione del campione e l'esame da parte di personale esperto sono essenziali, poiché gli organismi possono non essere rilevati se l'analisi viene ritardata o se il campione viene processato in modo inadeguato.

La sierologia è utile nella diagnosi dell'infezione da E histolytica. Gli anticorpi contro l'ameba si sviluppano solo con l'infezione da E histolytica e non si sviluppano con l'infezione da E dispar. In caso di colite invasiva o ascesso epatico, gli anticorpi possono risultare inizialmente negativi, ma diventano positivi entro 7-10 giorni nell'85-95% dei pazienti. Gli anticorpi non possono distinguere un'infezione attuale da una pregressa, poiché possono rimanere positivi per anni.
Gli anticorpi monoclonali e la tecnologia della reazione a catena della polimerasi (PCR) sono metodi più recenti utilizzati per la diagnosi dell'infezione amebica e sembrano consentire la distinzione tra E histolytica e E dispar. Un saggio immunoassorbente legato a enzimi con anticorpi monoclonali diretti verso una regione contenente epitopi unici per E histolytica è stato utilizzato per effettuare questa distinzione in studi preliminari.
Con la più ampia disponibilità di questi strumenti, l'accuratezza e la rapidità della diagnosi potrebbero migliorare, in particolare nei laboratori di riferimento.
| Metodo | Obiettivo principale | Commenti |
|---|---|---|
| Microscopia delle feci | Cisti e trofozoiti nelle feci | Richiede un rapido processamento e colorazioni speciali come iodio o tricromo |
| Biopsia endoscopica o chirurgica | Trofozoiti tissutali nella mucosa colica | Aiuta a distinguere la malattia invasiva da altre cause di colite |
| Test sierologici | Anticorpi contro E histolytica | Utile nella colite invasiva o nell'ascesso epatico; può rimanere positivo per anni |
| Test di rilevamento antigenico | Antigeni del parassita unici per E histolytica | I saggi immunoassorbenti legati a enzimi con anticorpi monoclonali possono rilevare epitopi specifici |
| Reazione a catena della polimerasi (PCR) | DNA del parassita | Metodo più recente che può distinguere E histolytica da E dispar |
| Studi di imaging | Raccolte fluide epatiche e lesioni focali | Ecografia, TC o RM definiscono dimensioni e numero delle lesioni ma non sono specifici |
| Aspirazione percutanea | Fluido dell'ascesso | Utilizzata quando la diagnosi è incerta o quando si sospettano rottura o mancata risposta |
L'ascesso epatico amebico dovrebbe essere sospettato in qualsiasi paziente con un esame addominale anomalo e fattori di rischio appropriati, come un viaggio recente in un'area endemica. Una volta dimostrata radiograficamente una raccolta fluida epatica, è importante distinguere l'ascesso amebico dall'ascesso piogeno. Anche in questo caso la sierologia è utile, ma può essere negativa nella prima settimana di infezione. Spesso è necessario eseguire un campionamento percutaneo del fluido per ricercare cisti e trofozoiti. Le amebe potrebbero non essere rilevate nel centro di liquefazione di un ascesso, ma i risultati della colorazione di Gram, della coltura e della sierologia in genere distinguono l'ascesso amebico da altre cause.
La diagnosi di infezione in altre sedi extraintestinali richiede un sospetto clinico nel contesto appropriato, ad esempio in un paziente con ascesso amebico noto. La dimostrazione di amebe in queste sedi extraepatiche non è sempre necessaria, ma spesso viene eseguita, poiché il drenaggio è necessario per empiema, coinvolgimento peritoneale e, di solito, coinvolgimento pericardico.
Trattamento
Il trattamento della malattia amebica richiede sia l'eliminazione della forma trofozoitaria dall'intestino o dalle sedi extraintestinali sia l'eradicazione delle cisti intestinali. Se non viene utilizzato un agente luminale per eradicare le cisti, la malattia può recidivare.
Il metronidazolo è l'agente di scelta per il trattamento della colite amebica. Dosi di 750 mg tre volte al giorno per 5-10 giorni sono estremamente efficaci e il farmaco può essere somministrato per via orale o endovenosa. Gli effetti collaterali sono generalmente gastrointestinali: nausea, vomito e fastidio addominale. Se assunto insieme ad alcol, il metronidazolo provoca una reazione simile a quella da disulfiram. Il farmaco comporta un potenziale rischio teratogeno se utilizzato in gravidanza; tuttavia, poiché la malattia amebica è spesso più grave nelle donne in gravidanza, il trattamento è generalmente raccomandato. Non sono stati osservati effetti teratogeni in più di 2500 donne che hanno assunto metronidazolo involontariamente durante la gravidanza. In Europa sono disponibili due nitroimidazoli aggiuntivi (tinidazolo e ornidazolo), che offrono una terapia efficace e sono associati a meno eventi avversi rispetto al metronidazolo. Questi farmaci non sono disponibili negli Stati Uniti.
Tetraciclina o eritromicina sono terapie efficaci per i casi più lievi di colite. Poiché questi farmaci non eradicano l'ameba nel fegato, il loro impiego dovrebbe probabilmente essere limitato ai pazienti che non tollerano il metronidazolo. Emetina e deidroemetina hanno una tossicità relativamente elevata e devono essere somministrate in ambiente monitorato. Non offrono alcun beneficio rispetto alla terapia standard con metronidazolo.

Sono disponibili tre agenti luminali per l'eradicazione delle cisti dopo il trattamento con metronidazolo o altri agenti. Il furoato di diloxanide ha un'efficacia superiore al 90%, ma negli Stati Uniti deve essere ottenuto dai Centers for Disease Control and Prevention. L'iodochinolo (diiodohydroxyquin) richiede 20 giorni di terapia ed è disponibile in quantità limitata negli Stati Uniti. A causa dell'elevato contenuto di iodio, può interferire con gli esami della funzionalità tiroidea e dovrebbe essere evitato in caso di allergia allo iodio. Altri effetti collaterali includono disturbi gastrointestinali, febbre e cefalea. La paromomicina è un aminoglicoside non assorbibile che può causare feci molli. Spesso è preferita nelle circostanze in cui l'assorbimento sistemico è indesiderabile, come in gravidanza.
L'ascesso epatico amebico risponde alla terapia medica e, come per la malattia intestinale, il metronidazolo è l'agente preferito. Somministrato per 5-10 giorni, il metronidazolo ha un tasso di guarigione superiore al 95%. Il ruolo dell'aspirazione o del drenaggio non è chiaro, ma di solito non è necessario. Considerato l'elevato tasso di risposta alla terapia medica, l'aspirazione è probabilmente da riservare a poche circostanze ben definite. Nei pazienti che non mostrano miglioramento clinico entro 3 giorni dall'inizio della terapia, l'aspirazione viene utilizzata per confermare la diagnosi ed escludere altre cause di ascesso, come l'infezione batterica. L'aspirazione è inoltre indicata in caso di ascesso rotto e di ascesso a rischio di rottura, caratterizzato da un'ampia raccolta fluida circondata da un sottile margine di tessuto epatico. Se un ascesso del lobo sinistro è a rischio di coinvolgere il pericardio, dovrebbe essere eseguita un'aspirazione.
La terapia medica è generalmente sufficiente per l'amebiasi che coinvolge il tratto genitourinario, il sistema nervoso centrale e il parenchima polmonare. Il coinvolgimento del pericardio e dello spazio pleurico può richiedere il drenaggio a causa dello sviluppo di loculazioni. In generale, i piani di trattamento combinano un agente attivo a livello tissutale per la malattia invasiva con un agente luminale per eliminare le cisti intestinali, contribuendo a prevenire le recidive e la trasmissione continua.
Prognosi
Sebbene l'infezione da E histolytica possa essere debilitante, in genere non è letale. Una volta identificata l'infezione, è disponibile un trattamento efficace. Recidive o reinfezioni non sono rare. Solo una piccola percentuale di pazienti sviluppa complicanze gravi, come perforazione colica, megacolon tossico, rottura dell'ascesso epatico o amebiasi cerebrale.
Prevenzione e controllo
La prevenzione dell'infezione amebica migliora notevolmente con impianti fognari adeguati e una fornitura di acqua pulita. Le cisti sono resistenti alla distruzione da parte del cloro, ma lo iodio o l'ebollizione sono sufficienti per uccidere l'organismo. L'educazione sanitaria e gli interventi di sanità pubblica per identificare e trattare i portatori possono limitare la diffusione della malattia. I viaggiatori diretti verso aree endemiche dovrebbero evitare frutta e verdura non sbucciate e non dovrebbero bere acqua a meno che non sia stata adeguatamente trattata. Sono in sviluppo diversi vaccini contro E histolytica che potrebbero fornire il mezzo più efficace per il controllo della malattia, una volta disponibili.
Una buona igiene delle mani, pratiche sicure per alimenti e acqua e una valutazione tempestiva di sintomi gastrointestinali o epatici sono importanti per le persone che vivono o rientrano da aree endemiche. Le persone che hanno domande sul proprio rischio personale o sulle strategie di prevenzione dovrebbero discuterne con un operatore sanitario.

















