Isoniazid (Isoniazide)

Dosaggi
Isoniazid 300 mg
| Quantità | Prezzo per compressa | Prezzo totale | |
|---|---|---|---|
| 90 | €0,43 | €38,28 | |
| 120 | €0,39 | €46,78 | |
| 180 | €0,35 | €63,80 | |
| 270 | €0,33 | €90,16 | |
| 360 | €0,32 | €115,68 |
Pagamento e spedizione
Il tuo ordine viene imballato con cura e spedito entro 24 ore. Ecco come appare di solito il pacco.
Ha le dimensioni di una normale lettera personale (24x11x0,7 cm), senza alcuna indicazione del contenuto.



| Metodo di spedizione | Consegna stimata |
|---|---|
| Express Gratis per ordini superiori a €300,00 | Consegna stimata in Italia: 4-7 giorni |
| Standard Gratis per ordini superiori a €200,00 | Consegna stimata in Italia: 14-21 giorni |









Buoni sconto
- Capodanno - 1 gennaio 2026 9% CAPODANNO9
- Epifania (La Befana) - 6 gennaio 2026 8% EPIFANIA8
- Festa della Liberazione - 25 aprile 2026 7% LIBERAZIONE7
- Festa dei Lavoratori - 1 maggio 2026 6% LAVORO6
- Festa della Repubblica - 2 giugno 2026 8% REPUBBLICA8
- Assunzione (Ferragosto) - 15 agosto 2026 8% FERRAGOSTO8
- Ognissanti - 1 novembre 2026 6% OGNISSANTI6
- Immacolata Concezione - 8 dicembre 2026 6% IMMACOLATA6
- Vigilia di Natale - 24 dicembre 2026 9% VIGILIA9
- Natale - 25 dicembre 2026 10% NATALE10
- Santo Stefano - 26 dicembre 2026 9% STEFANO9
- San Silvestro - 31 dicembre 2026 8% SANSILVESTRO8
Nomi commerciali
| Paese | Nomi commerciali |
|---|---|
 Argentina Argentina | Isoniac |
 Austria Austria | INH Agepha |
 Belgio Belgio | Nicotibine Rimifon |
 Bulgaria Bulgaria | Isonid Rimicid |
 Canada Canada | Isotamine |
 Egitto Egitto | Isocid forte |
 Filippine Filippine | Isonid |
 Finlandia Finlandia | Tubilysin |
 Francia Francia | Rimifon |
 Germania Germania | Dipasic Gluronazid Isozid Isozid comp N Tb-Phlogin cum B6 tebesium tebesium-s |
 Giappone Giappone | Hydra Hydrazide |
 Grecia Grecia | Dianicotyl Isozid Nicozid |
 Hong Kong Hong Kong | Trisofort |
 India India | Isokin Isonex Rifacom E-Z |
 Islanda Islanda | Tibinide |
 Israele Israele | Inazid |
 Italia Italia | Cin Nicazide Nicizina Nicozid |
 Messico Messico | Dipasic Erbazid Hidrasix Pas Hain Valifol |
 Pakistan Pakistan | Aceta Amsozide Isonex Forte |
 Portogallo Portogallo | Hidrazida |
 Regno Unito Regno Unito | Inapsade Rimifon |
 Repubblica Ceca Repubblica Ceca | Nidrazid |
 Romania Romania | Bitub |
 Slovenia Slovenia | INH Agepha |
 Spagna Spagna | Anidrasona Cemidon Cemidon B6 Dipasic Hidrastol Pyreazid Rimifon |
 Stati Uniti Stati Uniti | Laniazid Nydrazid |
 Svezia Svezia | Tibinide |
 Svizzera Svizzera | Rimifon |
 Taiwan Taiwan | Duracrin I.N.A.H. Iscotin |
 Turchia Turchia | I.N.H. |
 Ungheria Ungheria | Isonicid |
Descrizione
L'isoniazide è un farmaco antitubercolare di prima linea usato per trattare la tubercolosi attiva, in associazione con altri farmaci, e per prevenire lo sviluppo della malattia attiva nelle persone con infezione tubercolare latente. In Italia è particolarmente importante seguire con precisione dosaggio e monitoraggio, soprattutto per la sicurezza del fegato: usa questo medicinale solo come prescritto e segui le indicazioni del medico.

Indicazioni
Tubercolosi attiva
L'isoniazide si usa in associazione con altri farmaci antitubercolari per il trattamento della tubercolosi clinica.
In Italia, il trattamento della tubercolosi polmonare con coltura positiva segue in genere le linee guida nazionali e internazionali, che raccomandano diversi possibili regimi multidrug. Questi regimi durano almeno 6 mesi (26 settimane) e prevedono una fase intensiva iniziale di 2 mesi, seguita da una fase di mantenimento di solito di 4 o 7 mesi. L'isoniazide è considerata un farmaco antitubercolare di prima linea per il trattamento di tutte le forme di tubercolosi causate da Mycobacterium tuberculosis note o presumibilmente sensibili al farmaco.
In Italia, l'isoniazide è disponibile come principio attivo singolo e può anche essere usata in associazioni a dose fissa con altri farmaci antitubercolari, a seconda dell'autorizzazione locale e della disponibilità in ambito ospedaliero. Anche se la via orale è quella preferita nel trattamento della tubercolosi, il farmaco può essere somministrato per via intramuscolare nella fase iniziale o nel ritrattamento quando la somministrazione orale non è possibile.
Infezione tubercolare latente
Di solito l'isoniazide viene usata da sola per trattare l'infezione tubercolare latente, con l'obiettivo di prevenire lo sviluppo della tubercolosi clinica. In passato, espressioni come "terapia preventiva" o "chemioprofilassi" indicavano un semplice schema farmacologico, per esempio la monoterapia con isoniazide, usato per prevenire l'insorgenza della tubercolosi attiva in persone note o probabilmente infettate da M. tuberculosis. Tuttavia, poiché questo tipo di schema raramente comporta una vera prevenzione primaria, cioè la prevenzione dell'infezione in soggetti esposti a tubercolosi contagiosa, oggi si preferisce il termine "trattamento dell'infezione tubercolare latente", che descrive in modo più preciso l'intervento e può favorire una migliore comprensione e una più ampia applicazione di questa strategia di controllo della tubercolosi.
Le persone a rischio di sviluppare tubercolosi includono sia chi è stato infettato di recente da M. tuberculosis sia chi presenta condizioni cliniche che aumentano il rischio di progressione dell'infezione latente a malattia attiva. La probabilità che un test alla tubercolina positivo indichi una vera infezione da M. tuberculosis dipende dalla prevalenza dell'infezione nella popolazione esaminata. In Italia, come in altri contesti a bassa incidenza, il test cutaneo alla tubercolina ha un valore predittivo positivo più basso nelle persone senza un'esposizione nota o probabile a M. tuberculosis. Per concentrare le risorse sull'identificazione di chi è davvero a rischio e ridurre al minimo i falsi positivi, il test dovrebbe essere mirato ai gruppi ad alto rischio ed evitato nei gruppi a basso rischio. Le reazioni positive, cioè significative, alla tubercolina sono in genere definite in base a 3 cut-off, cioè livelli di indurimento, stabiliti in base a sensibilità, specificità e prevalenza della tubercolosi nei diversi gruppi: 5 mm o più per le persone a rischio molto elevato di sviluppare tubercolosi clinica, 10 mm o più per quelle con maggiore probabilità di infezione o con condizioni cliniche che favoriscono la progressione a tubercolosi attiva, e 15 mm o più per le persone a basso rischio, per le quali il test in genere non è indicato.
Gruppi chiave per il test alla tubercolina e il trattamento
- Persone con infezione da HIV
- Chi presenta un'indurazione di 5 mm o superiore dovrebbe ricevere una terapia per l'infezione tubercolare latente, salvo controindicazioni.
- La terapia preventiva è raccomandata anche in caso di test tubercolinico negativo se è nota un'esposizione alla tubercolosi attiva.
- La terapia con isoniazide può essere utile nei bambini tubercolino-negativi nati da madri HIV-positive.
- Contatti stretti di pazienti con tubercolosi
- I contatti con una reazione significativa (≥5 mm) devono essere trattati per l'infezione tubercolare latente, indipendentemente dall'età.
- I bambini sotto i 5 anni devono essere trattati indipendentemente dal risultato del test, perché sono più suscettibili alla malattia.
- Persone immunocompromesse
- Chi riceve una terapia corticosteroidea prolungata o ha subito un trapianto d'organo dovrebbe essere trattato se presenta una reazione tubercolinica significativa.
- Le persone immunosoppresse entrate in contatto con casi attivi di tubercolosi devono ricevere trattamento.
- Persone con un precedente episodio di tubercolosi
- Chi presenta esiti cicatriziali di tubercolosi non trattata dovrebbe ricevere una terapia per l'infezione tubercolare latente, indipendentemente dall'età.
- Gruppi di popolazione ad alto rischio
- I migranti arrivati di recente da Paesi ad alta prevalenza, i residenti in strutture di assistenza a lungo termine e gli operatori sanitari esposti a pazienti con tubercolosi dovrebbero essere presi in considerazione per il trattamento se presentano reazioni tubercoliniche significative.
- Bambini e adolescenti
- Neonati e bambini esposti ad adulti ad alto rischio dovrebbero essere trattati se presentano una reazione tubercolinica significativa.
Considerazioni su test e trattamento
- Il test di routine non è raccomandato nelle popolazioni a basso rischio, ma il trattamento può essere preso in considerazione in presenza di reazioni significative.
- Prima di iniziare la terapia con isoniazide, i pazienti devono essere sottoposti a uno screening per escludere la tubercolosi attiva e valutare eventuali problemi epatici, verificando che non ci siano controindicazioni.
Questo approccio semplificato aiuta a garantire che le popolazioni vulnerabili ricevano screening e trattamento adeguati per prevenire la progressione dell'infezione tubercolare latente verso la malattia attiva.
Monoterapia con isoniazide
La monoterapia con isoniazide è raccomandata per il trattamento dell'infezione tubercolare latente (LTBI) sia negli adulti HIV-positivi sia in quelli HIV-negativi, con un regime preferito di 9 mesi assunto una volta al giorno o due volte alla settimana. Per neonati e bambini è consigliato un regime simile di 9 mesi, anche se alcuni esperti suggeriscono di prolungarlo a 12 mesi nei bambini HIV-positivi. Il regime di 9 mesi è considerato ottimale, ma nei soli adulti HIV-negativi può essere usato anche un regime di 6 mesi, che offre comunque una protezione importante e può ridurre i costi. Tuttavia, non è raccomandato nei bambini né nei soggetti con evidenza di tubercolosi pregressa. Gli studi indicano che i regimi inferiori a 6 mesi sono inefficaci; uno studio di ampie dimensioni ha confermato che un ciclo di 6 mesi è più efficace di opzioni più brevi. Il completamento della terapia si valuta meglio in base all'aderenza al numero totale di dosi, con almeno 270 dosi per il regime di 9 mesi e 180 dosi per quello di 6 mesi. La somministrazione intermittente deve avvenire sotto osservazione diretta. Se il trattamento viene interrotto per più di due mesi, prima di riprenderlo è necessaria una valutazione medica.
Regimi alternativi
Sebbene la monoterapia con isoniazide sia in genere il regime di scelta per trattare l'infezione tubercolare latente, come alternativa può essere usato un trattamento di 4 mesi con rifampicina in monoterapia una volta al giorno, sia nei pazienti HIV-positivi sia in quelli HIV-negativi, soprattutto quando l'isoniazide non può essere usata per resistenza o intolleranza.
Dati limitati suggeriscono che un regime di breve durata, per esempio di 2 mesi, con rifampicina e pirazinamide somministrate una volta al giorno sia efficace nel trattamento dell'infezione tubercolare latente nei pazienti HIV-positivi, e le linee guida disponibili indicano che l'efficacia di questo regime non dovrebbe essere diversa nei pazienti HIV-negativi. Tuttavia, nei pazienti trattati con schemi contenenti rifampicina e pirazinamide per l'infezione tubercolare latente sono stati segnalati casi di epatotossicità, compresi alcuni decessi. Per questo motivo, anche se i regimi multidrug con rifampicina e pirazinamide restano raccomandati per la tubercolosi attiva, in generale non dovrebbero essere proposti per il trattamento dell'infezione tubercolare latente, sia nelle persone HIV-positive sia in quelle HIV-negative.
Persone HIV-positive
Nella scelta del regime più adatto per il trattamento dell'infezione tubercolare latente nelle persone HIV-positive bisogna considerare la probabilità che il microrganismo infettante sia sensibile all'isoniazide, che resta il farmaco preferito per M. tuberculosis sensibile all'isoniazide, il potenziale di interazioni farmacologiche con la rifampicina nei pazienti trattati con inibitori della proteasi dell'HIV o inibitori non nucleosidici della trascrittasi inversa (NNRTI), e il rischio di grave epatotossicità con i regimi contenenti pirazinamide. Se il microrganismo infettante è resistente sia all'isoniazide sia alla rifampicina, la scelta della terapia richiede la consultazione delle autorità di sanità pubblica.
Le raccomandazioni per il trattamento dell'infezione tubercolare latente negli adulti HIV-positivi sono generalmente simili a quelle per gli adulti HIV-negativi; tuttavia, il regime di 6 mesi di monoterapia con isoniazide di solito non è raccomandato e, se ci sono dubbi sulle interazioni con gli antiretrovirali in uso, può essere necessario usare la rifabutina in monoterapia al posto della rifampicina. In generale, adulti e adolescenti HIV-positivi con infezione tubercolare latente dovrebbero ricevere un regime di isoniazide per 9 mesi, assunto una volta al giorno o due volte alla settimana; oppure un regime di rifampicina o rifabutina per 4 mesi, assunto una volta al giorno; oppure un regime di rifampicina e pirazinamide per 2-3 mesi, assunto una volta al giorno, anche se quest'ultimo non è più raccomandato nella maggior parte dei pazienti.
Per neonati e bambini HIV-positivi, i regimi raccomandati per il trattamento dell'infezione tubercolare latente sono un trattamento di 9-12 mesi con isoniazide somministrata una volta al giorno o due volte alla settimana, oppure un trattamento di 4-6 mesi con rifampicina somministrata una volta al giorno.
Donne in gravidanza
Per le donne in gravidanza a rischio di progressione da infezione tubercolare latente a malattia attiva, soprattutto se HIV-positive o infettate di recente, le linee guida indicano che l'inizio o la prosecuzione della terapia per l'infezione latente non dovrebbe essere ritardato solo per la gravidanza, nemmeno nel primo trimestre. Nelle donne con rischio più basso di malattia attiva, alcuni esperti raccomandano invece di rimandare il trattamento al periodo successivo al parto. Le pazienti HIV-positive o con evidenza radiografica di tubercolosi pregressa dovrebbero ricevere isoniazide per 9 mesi anziché per 6. Alcuni esperti hanno usato rifampicina e pirazinamide come regime alternativo per il trattamento dell'infezione latente nelle donne in gravidanza HIV-positive, anche se la pirazinamide dovrebbe essere evitata nel primo trimestre. Nelle donne in gravidanza non HIV-positive è raccomandato un regime di isoniazide somministrata una volta al giorno o due volte alla settimana per 9 o 6 mesi.
Infezione tubercolare latente resistente ai farmaci
Nelle persone probabilmente infettate da ceppi di M. tuberculosis resistenti sia all'isoniazide sia alla rifampicina e ad alto rischio di sviluppare tubercolosi, le linee guida specialistiche supportano regimi composti da pirazinamide ed etambutolo oppure da pirazinamide e un chinolonico antiinfettivo, per esempio levofloxacina o ofloxacina, per 6-12 mesi, se i microrganismi del caso indice sono noti per essere sensibili a questi farmaci. I contatti immunocompetenti possono essere gestiti con la sola osservazione oppure trattati con questi regimi per 6 mesi; gli immunosoppressi, compresi i pazienti HIV-positivi, dovrebbero invece essere trattati per 12 mesi. Prima di scegliere un regime per il trattamento di una possibile infezione tubercolare multiresistente, il clinico deve valutare il profilo di sensibilità ai farmaci del ceppo di M. tuberculosis isolato dal paziente fonte. Nelle persone probabilmente infettate da ceppi resistenti a isoniazide e rifampicina, la scelta dei farmaci per il trattamento dell'infezione latente richiede una consulenza specialistica. Prima di iniziare la terapia per l'infezione tubercolare latente in pazienti con sospetta tubercolosi multiresistente, è necessaria un'attenta valutazione per escludere una malattia attiva.
Nei bambini probabilmente infettati da un caso indice con tubercolosi resistente all'isoniazide, le decisioni terapeutiche devono essere guidate dai risultati dei test di sensibilità non appena disponibili. In attesa di questi risultati, alcuni specialisti usano sia rifampicina sia isoniazide. Se il caso indice è confermato come eliminatore di ceppi completamente resistenti all'isoniazide, l'isoniazide deve essere interrotta e si deve somministrare rifampicina per almeno sei mesi. La consulenza di uno specialista è raccomandata per decidere la terapia dell'infezione tubercolare latente nei bambini con M. tuberculosis resistente all'isoniazide e/o alla rifampicina.
Dosaggio
I dosaggi per via orale e intramuscolare dell'isoniazide sono identici.
Tubercolosi attiva
Nel trattamento della tubercolosi clinica, l'isoniazide non deve essere somministrata da sola. Il farmaco è considerato un agente di prima linea per il trattamento di tutte le forme di tubercolosi. La terapia deve durare abbastanza a lungo da prevenire le recidive. La durata minima attualmente raccomandata per i pazienti con tubercolosi polmonare colturale positiva è di 6 mesi (26 settimane), con regimi che prevedono una fase intensiva iniziale di 2 mesi e una fase di mantenimento di solito di 4 o 7 mesi. In pratica, il completamento della terapia si valuta in modo più preciso dal numero totale di dosi e non solo dalla durata del trattamento.
Dosaggio negli adulti
Gli adulti e i ragazzi di età pari o superiore a 15 anni ricevono di solito isoniazide alla dose di 5 mg/kg (fino a 300 mg) una volta al giorno quando viene usata in associazione con altri farmaci antitubercolari.
Quando si usa un regime multidrug intermittente, adulti e ragazzi di età pari o superiore a 15 anni ricevono di solito isoniazide alla dose di 15 mg/kg (fino a 900 mg) una, due o tre volte alla settimana.
Dosaggio pediatrico
Neonati e bambini tollerano dosi maggiori di isoniazide rispetto agli adulti e possono riceverla fino a 10-20 mg/kg una volta al giorno, a seconda della gravità della malattia. Il dosaggio massimo raccomandato dai produttori per i bambini è di 300-500 mg al giorno. Le attuali linee guida pediatriche raccomandano in genere, quando l'isoniazide viene impiegata ogni giorno in regimi multidrug pediatrici, un dosaggio di 10-15 mg/kg al giorno (fino a 300 mg). Si raccomanda cautela, perché l'uso di dosi superiori a 10 mg/kg/giorno in associazione con rifampicina può aumentare l'incidenza di epatotossicità.
Quando si usa un regime multidrug intermittente per il trattamento della tubercolosi in pediatria, è generalmente raccomandata una dose di isoniazide di 20-30 mg/kg (fino a 900 mg) due volte alla settimana.
Preparazioni a dose fissa
Quando l'isoniazide viene somministrata nella combinazione a dose fissa contenente isoniazide e rifampicina (Rifamate®) come parte di un regime multidrug per il trattamento della tubercolosi polmonare, il dosaggio usuale di Rifamate® negli adulti è di 2 capsule (600 mg di rifampicina e 300 mg di isoniazide) una volta al giorno.
Sebbene questa associazione a dose fissa sia stata formulata per regimi quotidiani, Rifamate® può essere usato anche in regimi bisettimanali, a condizione che venga somministrata contemporaneamente una dose aggiuntiva di isoniazide.
Quando viene usato in un regime multidrug intermittente, questi esperti indicano che due capsule di Rifamate® (600 mg di rifampicina e 300 mg di isoniazide) e un'ulteriore dose di 600 mg di isoniazide, per un totale di 900 mg di isoniazide, possono essere somministrate due volte alla settimana con terapia direttamente osservata (DOT).
Il produttore afferma che Rifamate® non dovrebbe essere usato per il trattamento iniziale della tubercolosi, ma solo dopo che l'efficacia delle dosi di rifampicina e isoniazide contenute nella preparazione a dose fissa sia stata stabilita titolando i singoli componenti nel paziente.
Quando l'isoniazide viene somministrata nella combinazione a dose fissa contenente isoniazide, rifampicina e pirazinamide (Rifater®) nella fase iniziale, per esempio nei primi 2 mesi, della terapia multidrug per la tubercolosi polmonare, il produttore afferma che la dose per gli adulti di Rifater®, somministrata in dose unica giornaliera, è di 4 compresse (480 mg di rifampicina, 200 mg di isoniazide, 1,2 g di pirazinamide) nei pazienti con peso fino a 44 kg, 5 compresse (600 mg di rifampicina, 250 mg di isoniazide, 1,5 g di pirazinamide) nei pazienti di 45-54 kg e 6 compresse (720 mg di rifampicina, 300 mg di isoniazide, 1,8 g di pirazinamide) nei pazienti di 55 kg o più. Nelle persone con peso superiore a 90 kg può essere necessario somministrare una quantità aggiuntiva di pirazinamide insieme alla preparazione a dose fissa per ottenere una dose adeguata del farmaco.
Il rapporto tra rifampicina, isoniazide e pirazinamide in Rifater® potrebbe non essere appropriato nei bambini o negli adolescenti sotto i 15 anni, perché nei bambini le dosi di isoniazide in mg/kg sono generalmente più elevate rispetto agli adulti.
Infezione tubercolare latente
L'isoniazide è di solito l'unico farmaco antitubercolare somministrato per almeno sei mesi nel trattamento dell'infezione tubercolare latente. Va fatto ogni sforzo per garantire l'aderenza per almeno sei mesi, perché le terapie preventive di durata inferiore sembrano offrire pochi benefici. Se la somministrazione non può essere direttamente osservata, si raccomanda il test spot delle urine per i metaboliti dell'isoniazide per valutare l'aderenza.
Un regime di isoniazide per 9 mesi una volta al giorno o, in alternativa, due volte alla settimana per 9 mesi è generalmente raccomandato negli adulti, indipendentemente dallo stato HIV. Proseguire la terapia con isoniazide per l'infezione tubercolare latente oltre i 12 mesi non offre benefici aggiuntivi. Si raccomanda inoltre di continuare il trattamento con isoniazide per 9-12 mesi nei neonati e nei bambini HIV-positivi.
Il completamento della terapia per l'infezione tubercolare latente si valuta in modo più accurato in base al numero totale di dosi, e non solo alla durata del trattamento. Il regime quotidiano di isoniazide per 9 mesi dovrebbe prevedere almeno 270 dosi nell'arco di 12 mesi (consentendo eventuali interruzioni del normale schema di 9 mesi), mentre il regime quotidiano di 6 mesi dovrebbe comprendere almeno 180 dosi entro 9 mesi. I regimi con isoniazide somministrata due volte a settimana devono prevedere almeno 76 dosi entro 12 mesi (per il regime di 9 mesi) o almeno 52 dosi entro 9 mesi (per il regime di 6 mesi).
Somministrazione
L'isoniazide viene solitamente assunta per via orale. Il farmaco può essere somministrato con iniezione intramuscolare quando la terapia orale non è possibile. La preparazione a combinazione fissa contenente isoniazide e rifampicina (Rifamate®) e la preparazione a combinazione fissa contenente isoniazide, rifampicina e pirazinamide (Rifater®) devono essere somministrate un'ora prima o due ore dopo i pasti; il produttore indica che Rifater® deve essere assunto con un bicchiere pieno d'acqua.
Le soluzioni di isoniazide devono essere sterilizzate mediante autoclavaggio.
Informazioni importanti sulla sicurezza
Nei pazienti in trattamento con isoniazide devono essere eseguiti periodicamente esami della funzionalità epatica. Inoltre, i pazienti devono essere valutati ogni mese per segni e sintomi di malattia epatica e istruiti a riferire al medico qualsiasi sintomo iniziale di epatite (per esempio affaticamento persistente, debolezza o febbre superiore a 3 giorni; malessere; nausea; vomito; perdita di appetito inspiegata). Se compaiono questi sintomi o segni indicativi di danno epatico, l'isoniazide deve essere sospesa immediatamente, poiché l'uso continuato del farmaco in questi pazienti è stato associato a forme più gravi di danno epatico.
Alcuni clinici raccomandano di interrompere la terapia con isoniazide se le concentrazioni sieriche di aminotransferasi superano di 3-5 volte il limite superiore della norma o se il paziente sviluppa manifestazioni di epatite. I pazienti che hanno mostrato segni o sintomi di danno epatico durante la terapia con isoniazide devono in genere ricevere farmaci antitubercolari alternativi; se però è necessario riprendere l'isoniazide, il farmaco deve essere reintrodotto solo dopo la risoluzione dei sintomi epatici e delle alterazioni di laboratorio. L'isoniazide deve essere ripresa a dosi molto basse e aumentata gradualmente, e va sospesa subito se ricompaiono segni di danno epatico.
Nella pratica pediatrica, l'incidenza di epatite durante la terapia con isoniazide è considerata rara e in genere non si raccomanda il controllo routinario delle concentrazioni sieriche di aminotransferasi. Tuttavia, nei bambini con tubercolosi grave, soprattutto in caso di meningite e malattia disseminata, gli esami della funzionalità epatica devono essere monitorati circa una volta al mese nei primi mesi di trattamento.
Il monitoraggio della funzionalità epatica deve essere effettuato anche nei pazienti con malattia epatica concomitante o recente, in quelli che assumono dosi elevate giornaliere di isoniazide (oltre 10 mg/kg/giorno) in associazione a rifampicina e/o pirazinamide, nelle donne in gravidanza o entro 6 settimane dal parto, nei pazienti con evidenza clinica di epatotossicità, in quelli con malattie epatobiliari di altra origine e in quelli che assumono contemporaneamente altri farmaci epatotossici (soprattutto anticonvulsivanti). Nella maggior parte degli altri pazienti, è appropriato effettuare valutazioni cliniche mensili per 3 mesi, seguite da controlli ogni 1-3 mesi per verificare la comparsa di epatite o di altri effetti collaterali della terapia.
L'isoniazide deve essere usata con cautela nei consumatori abituali di alcol, nei tossicodipendenti per via iniettiva, nei pazienti con malattia epatica cronica o grave insufficienza renale e in coloro che hanno una storia di precedente terapia con isoniazide interrotta a causa di effetti collaterali (ad esempio cefalea, capogiri, nausea) possibilmente, ma non certamente, legati al farmaco. Possono essere necessari lievi aggiustamenti della dose nei pazienti con grave insufficienza renale. Dati limitati, basati su un'analisi retrospettiva di decessi per epatite associata a isoniazide, suggeriscono che il rischio di epatite fatale correlata al farmaco possa essere maggiore nelle donne, in particolare afroamericane e ispaniche, e nel periodo postpartum.
Devono essere eseguiti periodicamente esami oculistici nei pazienti che sviluppano sintomi visivi durante la terapia con isoniazide. I produttori raccomandano che gli esami oculistici (inclusa l'oftalmoscopia) siano eseguiti prima dell'inizio della terapia con isoniazide e periodicamente durante il trattamento, anche in assenza di sintomi visivi; tuttavia, alcuni clinici mettono in dubbio la necessità di questa precauzione.
L'isoniazide deve essere usata con cautela nei pazienti malnutriti o predisposti alla neuropatia (ad esempio diabetici, soggetti con disturbo da uso di alcol) e la piridossina dovrebbe essere generalmente somministrata in concomitanza. Nei bambini e negli adolescenti, la terapia concomitante con piridossina è generalmente raccomandata in quelli con un'assunzione anormalmente bassa di latte e carne, in quelli con carenze nutrizionali (compresi tutti i bambini HIV-positivi sintomatici), nei lattanti allattati al seno e nelle loro madri, e nelle donne in gravidanza.
L'isoniazide è controindicata nei pazienti con malattia epatica acuta o con una storia di grave lesione epatica associata all'isoniazide. Sebbene il trattamento dell'infezione tubercolare latente debba essere rimandato in questi pazienti, la sieropositività per l'antigene di superficie dell'epatite B non costituisce di per sé una controindicazione a questa terapia. L'isoniazide è inoltre controindicata nei pazienti con precedenti gravi reazioni avverse al farmaco, comprese gravi reazioni di ipersensibilità o febbre da farmaco, brividi e artrite.
Effetti collaterali
L'isoniazide è generalmente ben tollerata alle dosi attualmente raccomandate. Tuttavia, i pazienti acetilatori lenti dell'isoniazide e quelli con HIV in fase avanzata sembrano avere un'incidenza più elevata di alcuni effetti collaterali. Inoltre, i pazienti con una nutrizione carente sono a rischio di neurite periferica, che è uno degli effetti collaterali più comuni associati all'isoniazide. Altri effetti neurologici includono reazioni psicotiche e convulsioni. La piridossina può essere somministrata per prevenire o trattare questi effetti collaterali. È stata inoltre segnalata neurite ottica. Aumenti transitori degli enzimi epatici si verificano nel 10-20% dei pazienti durante i primi mesi di trattamento e di solito ritornano alla normalità nonostante la prosecuzione della terapia. L'epatite sintomatica si verifica in circa lo 0,1-0,15% dei pazienti trattati con isoniazide in monoterapia, ma può aumentare con l'età, il consumo abituale di alcol e nei pazienti con malattia epatica cronica. L'influenza dello stato di acetilazione è incerta.
L'aumento degli enzimi epatici associato a segni clinici di epatite, come nausea, vomito o affaticamento, può indicare un danno epatico; in questi casi, l'isoniazide deve essere sospesa in attesa di valutazione e reintrodotta con cautela solo quando la funzione epatica si è ristabilita. Sono stati riportati decessi per necrosi epatica.
Interazioni
Il rischio di epatotossicità può aumentare nei pazienti che assumono isoniazide con rifamicina o altri farmaci potenzialmente epatotossici, incluso l'alcol. L'isoniazide può inibire il metabolismo epatico di vari farmaci, con conseguente aumento della tossicità in alcuni casi. Tra questi ci sono gli antiepilettici carbamazepina, etosuccimide, primidone e fenitoina, le benzodiazepine diazepam e triazolam, clorzoxazone, teofillina e disulfiram. L'isoniazide è stata associata a un aumento delle concentrazioni e a un potenziamento degli effetti o della tossicità di clofazimina, cicloserina e warfarin.
Meccanismo d'azione
L'isoniazide può essere batteriostatica o battericida, a seconda della concentrazione del farmaco raggiunta nel sito dell'infezione e della sensibilità dell'organismo infettante.
Sebbene il meccanismo d'azione preciso dell'isoniazide non sia stato completamente chiarito, sono stati proposti diversi meccanismi, tra cui l'interferenza con il metabolismo di proteine batteriche, acidi nucleici, carboidrati e lipidi.
Uno dei principali effetti del farmaco sembra essere l'inibizione della sintesi degli acidi micolici nei batteri sensibili, che provoca la perdita della resistenza all'acido e la rottura della parete cellulare batterica. L'isoniazide è attiva contro i batteri sensibili solo durante la divisione cellulare. I batteri sensibili possono dividersi 1 o 2 volte prima che la moltiplicazione venga bloccata. L'isoniazide è un agente altamente specifico ed è attiva solo contro organismi del genere Mycobacterium. L'isoniazide è attiva in vitro e in vivo contro M. tuberculosis, M. bovis e alcuni ceppi di M. kansasii.
Resistenza
La resistenza naturale e acquisita all'isoniazide è stata dimostrata in vitro e in vivo in ceppi di M. tuberculosis. In vitro, la resistenza all'isoniazide si sviluppa gradualmente. Il meccanismo di resistenza può essere correlato all'incapacità del farmaco di penetrare nei batteri resistenti o di essere da essi assorbito.
I ceppi resistenti di batteri inizialmente sensibili si sviluppano rapidamente se l'isoniazide viene usata da sola nel trattamento della tubercolosi clinica; tuttavia, lo sviluppo di resistenza non rappresenta un problema importante quando il farmaco viene usato da solo nella terapia preventiva. Quando l'isoniazide è combinata con altri agenti antitubercolari nel trattamento della tubercolosi clinica, la comparsa di ceppi resistenti può essere ritardata o prevenuta.
Farmacocinetica
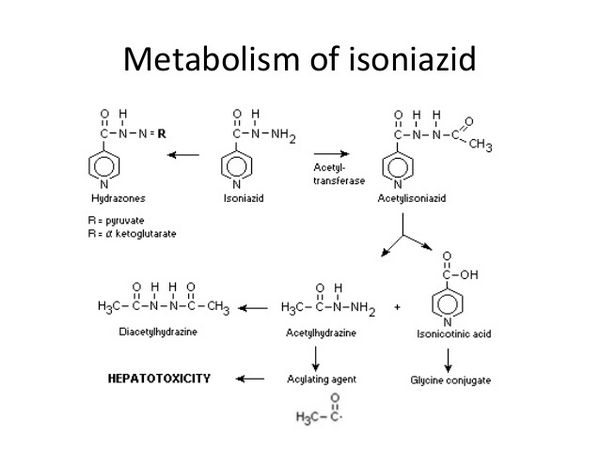
L'isoniazide viene assorbita rapidamente dal tratto gastrointestinale e dopo iniezione intramuscolare. Le concentrazioni di picco di circa 3-7 microgrammi/mL compaiono nel sangue 1-2 ore dopo una dose orale a digiuno di 300 mg. La velocità e l'entità dell'assorbimento dell'isoniazide sono ridotte dal cibo. L'isoniazide non è considerata legata in modo significativo alle proteine plasmatiche ed è distribuita in tutti i tessuti e fluidi corporei, compreso il liquido cerebrospinale (CSF). Compare nel sangue fetale se somministrata in gravidanza ed è distribuita nel latte materno. L'emivita plasmatica dell'isoniazide varia da circa 1 a 6 ore, con emivite più brevi negli acetilatori rapidi. La principale via metabolica è l'acetilazione dell'isoniazide ad acetilisoniazide da parte dell'N-acetiltransferasi presente nel fegato e nell'intestino tenue. Nei pazienti con funzione renale normale, oltre il 75% della dose si ritrova nelle urine entro 24 ore, principalmente sotto forma di metaboliti. Piccole quantità vengono escrete anche nelle feci. L'isoniazide viene rimossa mediante emodialisi.
Distribuzione
Concentrazioni terapeutiche di isoniazide sono state rilevate nel liquido cerebrospinale e nel liquido sinoviale diverse ore dopo una dose orale. La diffusione nella saliva è buona; è stato suggerito che le concentrazioni salivari possano essere utilizzate al posto di quelle sieriche negli studi farmacocinetici.
Pazienti con HIV
Nei pazienti con infezione da HIV e tubercolosi può verificarsi malassorbimento di isoniazide e di altri farmaci antitubercolari, contribuendo alla resistenza acquisita ai farmaci e alla riduzione dell'efficacia del trattamento della tubercolosi.
Gravidanza
L'isoniazide attraversa la placenta e sono state riportate concentrazioni fetali medie pari al 61,5% e al 72,8% della concentrazione sierica o plasmatica materna. L'emivita dell'isoniazide può essere prolungata nei neonati.
Conservazione
Le preparazioni di isoniazide devono essere protette dalla luce, dall'aria e dal calore eccessivo. Le compresse di isoniazide devono essere conservate in contenitori ben chiusi, resistenti alla luce, a una temperatura inferiore a 40°C, preferibilmente tra 15 e 30°C. Le compresse contenenti la combinazione fissa di rifampicina, isoniazide e pirazinamide (Rifater®) devono essere protette dall'umidità eccessiva e conservate a 15-30°C. L'iniezione di isoniazide deve essere protetta dalla luce e conservata a temperature inferiori a 40°C, preferibilmente tra 15 e 30°C; il congelamento deve essere evitato. A basse temperature l'isoniazide in soluzione tende a cristallizzare e l'iniezione deve essere riscaldata a temperatura ambiente per ridisciogliere i cristalli prima dell'uso.
Sovradosaggio
Il sovradosaggio di isoniazide ha provocato nausea, vomito, vertigini, difficoltà nel parlare, visione offuscata e allucinazioni visive (compresi colori vivaci e disegni strani). I sintomi da sovradosaggio si presentano solitamente entro 30 minuti fino a 3 ore dall'ingestione del farmaco. Dopo un sovradosaggio marcato, sono stati riportati distress respiratorio e depressione del sistema nervoso centrale, con rapida progressione da stupore a coma, crisi convulsive gravi e persistenti, acidosi metabolica, acetonuria e iperglicemia. Se non trattato o trattato in modo inadeguato, il sovradosaggio di isoniazide può essere fatale.
Trattamento del sovradosaggio
Nella gestione del sovradosaggio di isoniazide, deve essere assicurata immediatamente la pervietà delle vie aeree e un adeguato scambio respiratorio. Le crisi convulsive possono essere controllate con somministrazione EV di diazepam o barbiturici a breve durata d'azione e una dose di cloridrato di piridossina pari alla quantità di isoniazide ingerita. Di norma, si somministrano 1-4 g di cloridrato di piridossina EV, seguiti da 1 g IM ogni 30 minuti fino a completa somministrazione della dose. Se le crisi sono controllate e il sovradosaggio è recente (entro 2-3 ore), lo stomaco deve essere svuotato mediante lavanda gastrica.
Devono essere effettuate determinazioni di gas ematici, elettroliti sierici, glucosio e azotemia. Il sangue deve essere tipizzato e sottoposto a prova crociata in caso di necessità di emodialisi. Deve essere somministrato bicarbonato di sodio EV per controllare l'acidosi metabolica e la somministrazione va ripetuta se necessario; la dose deve essere adeguata in base ai risultati degli esami di laboratorio.